آشنایی با بیماری لوپوس: علائم، انواع و درمانها
بیماری لوپوس چیست؟
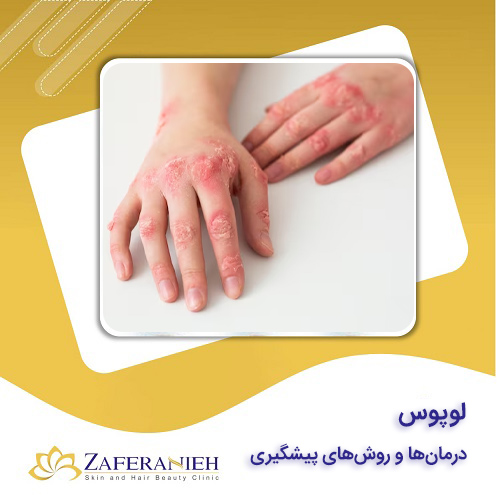
لوپوس یک اختلال خودایمنی است که در آن سیستم ایمنی بدن به بافتهای سالم خود حمله کرده و باعث التهاب در پوست، مفاصل و ارگانهای داخلی مانند مغز، کلیهها و کبد میشود. شدت این بیماری میتواند از خفیف تا شدید متغیر باشد و درمان قطعی برای آن وجود ندارد. هدف اصلی درمان کاهش علائم و جلوگیری از آسیبهای بیشتر است. مشاوره با متخصصان پوست، مو و زیبایی میتواند در مدیریت این بیماری بسیار مفید باشد.
لوپوس چه نوع بیماری است؟
لوپوس به عنوان یک اختلال خودایمنی شناخته میشود. به عبارت دیگر، در این بیماری سیستم ایمنی بدن به اشتباه بافتها و سلولهای سالم خود را به عنوان عوامل بیگانه شناسایی کرده و به آنها حمله میکند. این اختلال خودایمنی میتواند به صورت مزمن، یعنی با ادامه یافتن علائم و عوارض در طولانی مدت، در بدن باقی بماند.
علائم بیماری لوپوس چیست؟
علائم لوپوس میتوانند به طور گستردهای متنوع و از فردی به فرد دیگر متفاوت باشند. این علائم ممکن است به صورت دورهای یا به طور مداوم ظاهر شوند و شدت آنها بستگی به نواحی آسیبدیده دارد. علائم رایج شامل موارد زیر است:
- تب: افزایش دمای بدن بدون علت مشخص.
- سندرم شوگرن: خشکی چشمها و دهان.
- درد و التهاب مفاصل: تورم و ناراحتی در مفاصل.
- تجمع مایعات: تورم در پاها به دلیل تجمع مایعات.
- تورم غدد لنفاوی: افزایش حجم غدد لنفاوی.
- زخمهای دهانی: ایجاد زخمهایی در دهان.
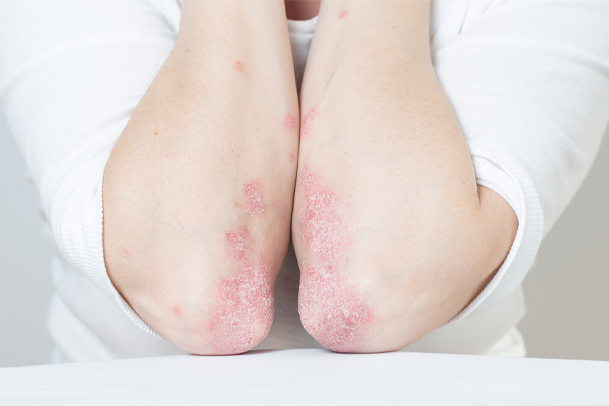
- بثورات پوستی: ضایعات پوستی به ویژه در ناحیه صورت به شکل ضایعات پروانهای.
- تغییر رنگ پوست: بثورات سرخ رنگ در نواحی مختلف بدن که ممکن است با قرار گرفتن در معرض آفتاب بدتر شوند.
- پدیده رینود: تغییر رنگ انگشتان دست و پا به سفید و آبی هنگام سرد شدن یا استرس.
- درد قفسه سینه: احساس ناراحتی و درد در ناحیه قفسه سینه.
- ریزش مو: مخصوصاً در نواحی خاص پوست سر.
- اختلالات حافظه و سردرد: مشکلاتی مانند از دست دادن حافظه، سرگیجه و سردرد.
- مشکلات چشمی: خشکی چشمها.
- نارسایی کلیوی: وجود خون در ادرار، درد یا سوزش هنگام ادرار کردن.
- نارسایی قلبی و تنگی نفس: مشکلاتی در عملکرد قلب و مشکل در تنفس.
- عفونت و التهاب: در نواحی مختلف بدن مانند قلب و ریه.
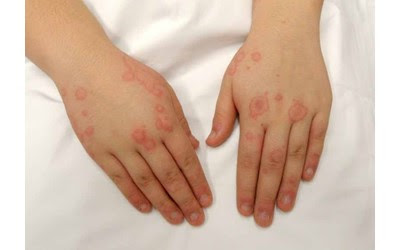
انواع بیماری لوپوس
بیماری لوپوس به چهار نوع اصلی تقسیم میشود، که هر کدام ویژگیها و عوارض خاص خود را دارند:
- لوپوس سیستمیک (SLE):
این شایعترین نوع لوپوس است که میتواند اعضای مختلف بدن از جمله قلب، کلیه، کبد، ریه و مغز را درگیر کند. علائم میتوانند بهبود یابند و سپس دوباره عود کنند. - لوپوس پوستی:
این نوع لوپوس به صورت ضایعات پوستی در صورت، گردن و پوست سر بروز میکند. شامل سه زیرمجموعه است:
- لوپوس حاد پوستی: ضایعات پروانهای روی گونهها و بینی.
- لوپوس تحت حاد: بثورات قرمز و پوستهپوستهشده که با نور خورشید تشدید میشود.
- لوپوس جلدی مزمن: بثورات قرمز یا بنفش که غالباً با ریزش مو همراه است و به نام لوپوس دیسکوئید شناخته میشود.
- لوپوس نوزادی:
این نوع از مادران باردار مبتلا به لوپوس به نوزاد منتقل میشود، اگرچه شیوع آن کم است (حدود یک درصد). نوزادان ممکن است با بثورات پوستی، مشکلات کبدی، کمخونی و مشکلات قلبی متولد شوند، که معمولاً بثورات پوستی چند هفته پس از تولد بهبود مییابد. - لوپوس دارویی:
این نوع لوپوس به دلیل مصرف برخی داروها مانند داروهای ضد تشنج، ضد قارچ، داروهای تیروئیدی، آنتیبیوتیکها و قرصهای پیشگیری از بارداری ایجاد میشود. علائم با قطع داروها بهبود مییابد.
راههای تشخیص لوپوس
تشخیص بیماری لوپوس نیازمند ترکیبی از بررسیهای بالینی، آزمایشهای تخصصی و ارزیابیهای ژنتیکی است. پزشکان برای تشخیص دقیق این بیماری به نشانههای ظاهری و آزمایشهای مختلف توجه میکنند. در ادامه به مهمترین روشهای تشخیص لوپوس پرداخته میشود:
۱. بررسیهای بالینی و نشانههای ظاهری
- ضایعات پوستی: پزشک به دنبال ضایعات و بثورات پوستی به شکل پروانهای در ناحیه گونهها و بینی میگردد. لکههای قرمز و بثورات پوستی نیز از نشانههای قابل توجه لوپوس هستند.
- زخمهای دهانی: وجود زخمهایی در دهان یا بینی که بدون درد هستند، میتواند به تشخیص کمک کند.
- حساسیت به نور: بیمار ممکن است بعد از قرار گرفتن در معرض نور خورشید دچار خارش و تحریک پوست شود.
- التهاب مفاصل: وجود تورم، حساسیت و تجمع مایع در مفاصل، بدون آسیب به استخوانهای اطراف، از دیگر نشانههای بیماری است.
- التهاب در پردههای قلب و ریهها: التهاب در پردههای قلب (پریکاردیت) و ریهها (پلوریت) نیز میتواند از نشانههای لوپوس باشد.
۲. آزمایشهای تخصصی
- مشکلات کلیوی: اختلال در عملکرد کلیهها میتواند به صورت وجود پروتئین در ادرار (پروتئینوری) و کیستها بروز کند.
- اختلالات عصبی: بررسی اختلالات عصبی نیز برای تشخیص لوپوس ضروری است.
- کمخونی و اختلالات خونی: کاهش میزان گلبولهای قرمز، گلبولهای سفید و پلاکتها ممکن است نشانهای از لوپوس باشد.
۳. بررسیهای ژنتیکی و زمینهی خانوادگی
پزشک ممکن است بررسیهای ژنتیکی و پیشینه خانوادگی بیمار را نیز در نظر بگیرد تا احتمال وجود عوامل ژنتیکی مرتبط با بیماری را ارزیابی کند.
در نهایت، تشخیص دقیق لوپوس به ترکیبی از این روشها و بررسیهای تخصصی نیاز دارد تا بتوان به طور مؤثر بیماری را شناسایی و مدیریت کرد.
درمان بیماری لوپوس
درمان دارویی لوپوس عمدتاً به کاهش التهاب و کنترل واکنشهای سیستم ایمنی بدن معطوف است. داروهای اصلی شامل:
- داروهای کورتونی ضد التهاب:
این داروها برای کاهش التهاب و علائم بیماری تجویز میشوند. نمونهها شامل ایبوپروفن، ناپروکسن و سولینداک هستند. در موارد شدیدتر، ممکن است داروهای شیمیدرمانی نیز مورد استفاده قرار گیرند. - داروهای سرکوبکننده سیستم ایمنی:
این داروها برای کاهش فعالیت سیستم ایمنی و جلوگیری از حمله به بافتهای بدن استفاده میشوند. نمونهها شامل آزاتیوپرین، مایکوفنولات موفتیل و متوتروکسات هستند، که باید با احتیاط مصرف شوند به دلیل عوارض جانبی مانند افزایش خطر عفونت و آسیبهای کبدی. - داروهای بیولوژیک:
این داروها به صورت تزریق وریدی تجویز میشوند و ممکن است عوارضی مانند اسهال، استفراغ و عفونت را به همراه داشته باشند.
آیا بیماری لوپوس باعث مرگ میشود؟
بیماری لوپوس به خودی خود کشنده نیست، اما عوارض آن، مانند نارسایی کلیوی، کمخونی و بیماریهای ریوی و قلبی، در صورت عدم درمان به موقع میتوانند خطرناک و حتی کشنده باشند. با وجود عدم وجود درمان قطعی، مدیریت مناسب و درمان به موقع میتواند به پیشگیری از پیشرفت بیماری و کاهش عوارض کمک کند.
خلاصه
درمان بیماری لوپوس شامل استفاده از داروهایی است که هدف آنها کاهش التهاب و کنترل فعالیت سیستم ایمنی است. داروهای کورتونی ضد التهاب، داروهای سرکوبکننده سیستم ایمنی و داروهای بیولوژیک، هرکدام به نوبه خود در کنترل علائم بیماری نقش دارند. با وجود عدم وجود درمان قطعی، مدیریت مناسب و درمان به موقع میتواند از پیشرفت بیماری و عوارض جدی آن جلوگیری کند.
در صورتی که نیاز به مشاوره دارید با کارشناسان کلینیک زعفرانیه در ارتباط باشید.